Эритразма: причина болезни, ее описание, диагностина и лечение
Эритразма – одно из инфекционных дерматологических заболеваний, относящееся к псевдомикозам. Его возбудителем является разновидность коринебактерии, передающаяся контактным путем. Клинические проявления патологии: пигментированные пятна, локализующиеся преимущественно в складках кожи.
В неосложненной форме эритразма дискомфорта не доставляет, в противном случае появляются опрелости, воспаления. Лечение заключается в антисептической обработке пораженных участков (а также одежды и белья), применении антибиотиков, облучении ультрафиолетом.
Особенности заболевания
Участки эпидермиса, инфицированные Corynebacterium minutissimum, могут изменить цвет с нормального:
- на желтый;
- коричневый;
- или красно-бурый.
Но сам термин эритразма переводится как «красное окрашивание». Такое название связано с внешним видом пораженной кожи в лучах люминесцентной лампы Вуда, с помощью которой проводится диагностическое исследование.
Рисуное №1. Неосложненная эритразма пахоой области, начальная стадия

Довольно продолжительное время заболевание относили к микозам, поскольку микроскопические исследования выявляли характерные для мицелий гриба тонкие нитевидные образования в слущенных с пятен чешуйках.
Рисунок №2. Эритразма паховой области, шелушение

Позднее было установлено, что эритразма имеет бактериальную этиологию. Ее стали классифицировать как псевдомикоз, поскольку клиническая картина типична для грибковых патологий.
Причины патологии
Заболевание развивается после внедрения в эпидермис патогенного микроорганизма Corynebacterium minutissimum из рода коринебактерий, не отличающегося высокой контагиозностью.
Тем не менее, заражение происходит чаще всего именно контактным путем при половом акте, а также через загрязненные предметы гигиены. Есть вероятность заразиться, посещая баню, бассейн, гуляя по пляжу или земле босиком. Среди факторов, способствующих развитию патологического процесса, выделяют:
- повышенное потоотделение;
- микротравмы кожного покрова;
- недостаточная или избыточная гигиена (во втором случае ослабевает естественный защитный барьер кожи);
- особенности климата – повышенная влажность и жара.
Возбудитель, после проникновения в кожный покров, обнаруживается только в поверхностном его слое – эпидермисе, не проникая в глубокие слои и не инфицирую придатки кожи: волосы или ногти.
Симптомы эритразмы
Первый признак заболевания – появление в крупных естественных складках кожи небольших по диаметру округлых или фестончатых пятен желтоватого, бурого, светло-коричневого цвета. По мере прогрессирования эритразмы эти пятна сливаются в более обширные, гладкие образования. Над поверхностью кожи они не возвышаются, не воспаляются, но покрываются мелкими чешуйками. Центральная часть при этом часто имеет более бледный оттенок по сравнению с четко очерченными краями.
Рисунок №3. Эритразма подмышечной области

Для неосложненной эритразмы характерно практически бессимптомное течение: за исключением пигментации, никаких других признаков не наблюдается. То есть отсутствуют жалобы на жжение или зуд, общее самочувствие не ухудшается. По этой причине пациенты могут очень долго не обращаться к врачу. Кроме того, пораженные участки кожи часто трудно заметить: у женщин пятна локализуются под грудью, у мужчин – на внутренней стороне бедер, в паху, вокруг ануса. У людей с избыточным весом подобное явление может наблюдаться в складках кожи живота.
Рисунок № 4. Эритразма интрамаммарной складки
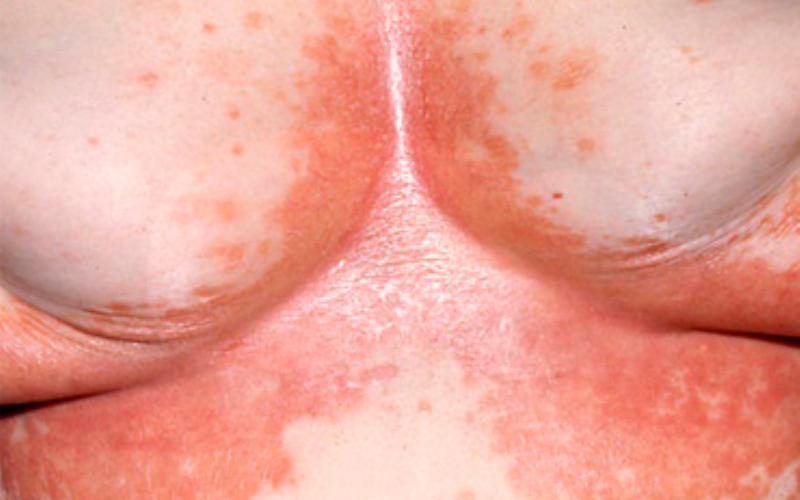
Рисунок №5. Эритразма под грудью с истончение кожи и появлением ран

Течение болезни
Патология имеет затяжной хронический характер. После инфицирования небольшие пятна постепенно сливаются в более крупные, начинают шелушиться. При эритразме в большинстве случаев наблюдается сезонное чередование ремиссий и обострений.
Рисунок №6. Эритразма подмышечной области
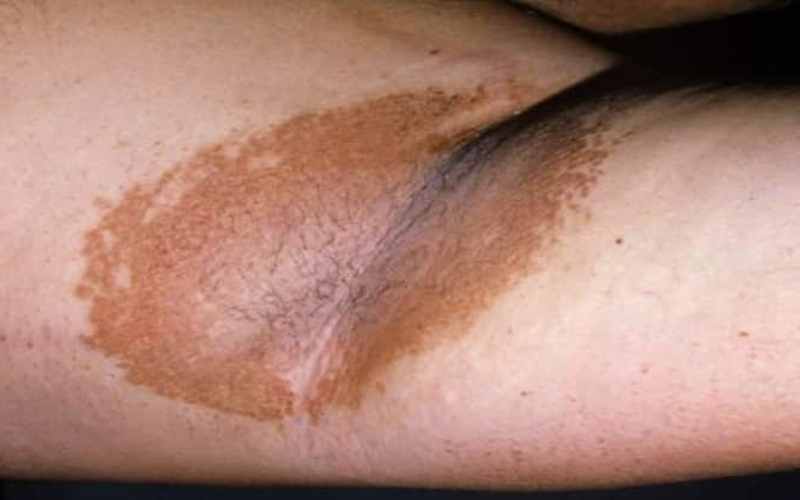
Так, в холодное время года инфекция практически себя не проявляет, а с наступлением жары и повышением влажности воздуха – активизируется. Поскольку дополнительная симптоматика отсутствует, лечение может откладываться годами. К дерматологу, как правило, обращаются после развития осложнений: опрелостей, экземы, нагноений в результате вторичного инфицирования.
Диагностика
Постановка первичного диагноза особых сложностей не представляет: локализация, структура и внешний вид пятен позволяют с высокой степенью достоверности предположить именно эритразму. Для ее подтверждения и дифференциальной диагностики проводятся:
- Люминесцентное исследование — осмотр пораженных участков кожи в свете лампы Вуда. В лучах ультрафиолета, пропущенного через специальный фильтр, пятна приобретают насыщенный красный цвет. До проведения этой манипуляции кожные покровы нельзя обрабатывать антисептиками или мыть.
- Микроскопическое исследование – изучение соскобов чешуек при помощи микроскопа. При эритразме в них обнаруживаются группы кокковидных клеток и похожие на мицелий тонкие нити.
- Бакпосев – выращивание культуры возбудителя в лабораторных условиях с целью определения его разновидности.
Последняя методика обычно применяется только для дифференциации диагноза, в сложных случаях. Например, когда предыдущие исследования не позволяют достоверно отличить эритразму от розового или разноцветного лишая, экземы, паховой дерматофитии и других дерматологических заболеваний.
Лечение
Терапия данного заболевания является комплексной, сочетающей применение медикаментов с рекомендациями по гигиене и физиопроцедурами. Прежде всего, необходимо мыться, менять нательное и постельное белье каждый день. Обязательна также ежедневная антисептическая обработка личных вещей больного. Его одежду, простыни и наволочки после стирки нужно проглаживать утюгом. Ультрафиолет губительно воздействует на коринебактерии, одновременно дезинфицируя и подсушивая очаги инфекции. Поэтому пациентам с эритразмой показаны процедуры локального УФ-облучения, а также солнечные ванны до и после обеда (когда излучение наименее агрессивно).
Основу медикаментозного лечения составляет ежедневная двукратная обработка пятен мазью: серно-дегтярной или эритромициновой. Курс терапии обычно не превышает недели, после чего пигментация постепенно ослабевает.
Если наблюдается вторичное инфицирование с воспалением, дополнительно местно нужно использовать Резорцинол, Фукорцин, зеленку. При обширных поражениях показана системная антибиотикотерапия препаратами эритромицина. Кроме того, лицам с гипергидрозом или сахарным диабетом, у которых эритразма часто протекает с осложнениями, в период ремиссии необходимо лечить основное заболевание.
Группа риска
Основную массу пациентов с данным заболеванием составляют мужчины зрелого возраста, особенно проживающие в жарком климате. Повышает вероятность заражения также наличие избыточного веса, поскольку очаги локализуются в кожных складках. В группе риска находятся люди с гипергидрозом и сахарным диабетом, причем именно у них часто возникают осложнения типа опрелостей или вторичного инфицирования. Лица, уделяющие избыточное внимание личной гигиене (мытье несколько раз в день, применение антисептических гелей, лосьонов), тоже рискуют заразиться из-за ослабления естественной защиты кожи.
Профилактика
Чтобы предотвратить заражение, нужно регулярно мыться, избегать ношения синтетического или слишком тесного белья, неудобной одежды. После гигиенических процедур следует вытирать тело насухо, особенно в естественных кожных складках.
При наличии избыточного веса, сахарного диабета показаны:
- сбалансированное питание с определенными ограничениями;
- физическая активность;
- прием специальных препаратов.
В случае повышенной потливости желательно всегда пользоваться тальком, присыпками, антиперспирантами. При гипергидрозе также показано специальное лечение при помощи инъекций ботокса, мезотерапии или удаления потовых желез.
После перенесенного заболевания во избежание рецидивов проводится так называемая вторичная профилактика. Она заключается в ежедневной обработке кожных складок салициловым или камфарным спиртом в течение месяца после курса терапии и исчезновения патологической симптоматики.
Последствия
Что касается последствий, то неосложненная форма эритразмы достаточно быстро излечивается, не оставляя следов на теле. При возникновении осложнений процесс лечения затягивается, на коже могут оставаться рубцы после заживления гнойных воспалений. В запущенных случаях вероятно развитие обширных изъязвлений и попадание вторичной инфекции в кровоток с последующим сепсисом и другими тяжелыми последствиями.

